这是一个非常好的问题,因为它涉及到病理学中一个重要的概念。
我们需要明确坏疽的定义,坏疽是指身体组织,特别是大块组织,因缺血(血液供应中断)并继发腐败菌感染而引起的坏死,它是一个过程,而不是一个瞬间的状态,任何拥有独立血液供应、体积较大、且容易因血液循环障碍而发生坏死的器官,都有可能发生坏疽。
基于这个定义,我们来分析一些主要器官:
通常会发生坏疽的器官
这些器官由于解剖结构和生理功能的原因,是坏疽的“高发区”:
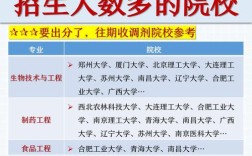
- 四肢(尤其是下肢和足部):这是最常见的坏疽部位,因为它们是人体的“末梢”,距离心脏最远,血液供应相对较差,当患有动脉粥样硬化、糖尿病、血栓闭塞性脉管炎等疾病时,极易导致血液循环障碍,发生干性坏疽或湿性坏疽。
- 肠道:肠壁有丰富的血液供应,但肠系膜上动脉或肠系膜下动脉一旦发生栓塞或血栓形成,会导致相应肠段的血液供应完全中断,引发出血性梗死,肠道内的细菌会迅速繁殖,导致组织坏死和腐败,这被称为肠坏疽,是一种非常凶险的急腹症。
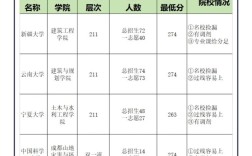
- 胆囊:胆囊动脉是终末动脉,一旦发生急性阻塞(如胆结石压迫、血管栓塞),胆囊会因缺血而坏死,即胆囊坏疽,常伴有严重的感染。
- 阑尾:阑尾也是终末动脉供血,当阑尾腔堵塞、发炎导致肿胀时,会压迫血管,引发缺血坏死,即坏疽性阑尾炎。
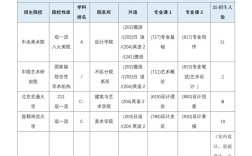
- 肺部:肺组织有双重血供(肺循环和支气管循环),但肺动脉分支栓塞后,会导致相应区域的肺组织失去血液供应,形成贫血性梗死,如果梗死灶合并了腐败菌感染,就会发展为坏疽性肺炎(也称为“肺坏疽”)。
- 子宫:在产后或流产后,胎盘附着面的子宫动脉如果发生血栓形成或感染,可能导致子宫坏疽,这是产科的严重并发症。
最不可能发生坏疽的器官(或可能性极低)
现在我们来回答“哪个器官不发生坏疽”这个问题,从严格的病理学定义来看,几乎所有器官在极端情况下都有可能发生坏疽,有些器官由于其独特的结构和功能,发生坏疽的可能性极低,甚至在生理上几乎不可能。
最符合这个描述的器官是:
心脏
为什么心脏几乎不会发生“坏疽”?
-
解剖和功能原因:
- 极度丰富的血液供应:心脏是人体新陈代谢最旺盛、耗氧量最大的器官,它由冠状动脉提供极其丰富的血液,拥有强大的侧支循环网络,这使得单支血管的阻塞很难完全切断心肌的血液供应。
- 坏死而非坏疽:当冠状动脉急性阻塞时,心肌细胞会因缺血而迅速死亡,这个过程称为心肌梗死,心肌梗死是坏死,但它通常不被称为“坏疽”,原因在于:
- 无菌环境:正常的心肌组织是相对“无菌”的,坏死的心肌细胞会被身体的免疫系统(巨噬细胞等)清除,并由纤维组织修复(形成瘢痕),这个过程是无菌性坏死,没有腐败菌的参与。
- 腐败菌难以入侵:心脏被致密的包膜(心包)包裹,内部压力高,血液流动快,这为腐败菌的定植和繁殖创造了极差的环境,细菌很难在坏死的心肌组织中“安家落户”并引起腐败分解。
- 结局不同:坏疽的结局是组织“腐烂”液化,而心肌梗死的结局是“纤维化”和“瘢痕化”,两者在病理过程和最终结果上都有本质区别。
-
一个特殊的例外: 在极其罕见且极端的情况下,例如患者患有严重的败血症或脓毒症,细菌随血液循环进入梗死的心肌区域,理论上可能发生感染性坏死,但这已经超出了典型“坏疽”的范畴,且临床上极其罕见,我们通常不会将心肌梗死描述为“心脏坏疽”。
综合来看,虽然病理学上没有绝对“不”发生坏疽的器官,但心脏是发生坏疽可能性最低、在生理和病理上最不可能的器官,这是因为其独特的血液供应、相对无菌的环境以及坏死过程的本质(无菌性坏死、纤维化修复)决定了它不会像四肢或肠道那样发生典型的坏疽。
当回答“下列哪个器脏不发生坏疽”时,心脏是最准确、最符合医学逻辑的答案。