下面我将为您提供一个完整的临床思维框架,并附上三道不同难度和方向的经典试题,包含详细的解析,希望能帮助您理解和练习。

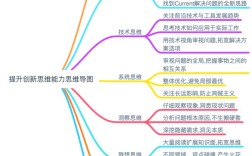
第一部分:临床思维的核心框架
一个完整的临床思维过程通常遵循以下步骤,可以简化为 “问、查、思、断、治” 五个字。
问 - 病史采集 这是所有诊断的基石,目标是获取全面、准确、有重点的信息。
- 主诉: 患者最主要的痛苦(症状)及其持续时间。
- 现病史: 围绕主诉,详细询问症状的特征(部位、性质、程度、发生时间、持续时间、诱发/缓解因素)、伴随症状以及疾病发生发展的全过程。
- 既往史、个人史、家族史、过敏史: 寻找潜在的病因和危险因素。
查 - 体格检查与辅助检查
- 体格检查: 针对性地进行“视、触、叩、听”,寻找阳性体征和阴性体征,验证或修正病史中的假设。
- 辅助检查: 根据初步诊断假设,选择性地开具检查。
- 初步筛查: 血常规、尿常规、生化、心电图、胸片等。
- 针对性检查: 超声、CT、MRI、内镜、心肌酶谱、肿瘤标志物等。
思 - 诊断分析 这是临床思维的核心,运用逻辑学方法进行分析。
- 鉴别诊断: 针对主诉和主要体征,列出所有可能(常见、罕见、严重)的疾病。
- 诊断假设: 将鉴别诊断列表中的疾病,按照发病率、疾病严重性、是否符合流行病学特征等因素,排出一个或多个最可能的诊断(Working Diagnosis)。
- 验证与排除: 用病史、体征和辅助检查的结果来支持或排除某个诊断。
- 支持证据: 某个症状、体征或检查结果指向某个诊断。
- 矛盾证据: 某个症状、体征或检查结果与某个诊断不符。
- 一元论原则: 尽量用一个疾病来解释患者的所有临床表现,避免“一个病人,多种疾病”的草率诊断。
断 - 确立诊断 综合以上所有信息,形成一个或最终诊断。
- 初步诊断: 基于现有信息最可能的诊断。
- 临床诊断: 在获得更多检查结果后修正的诊断。
- 最终诊断: 病理诊断或出院诊断,是诊断的“金标准”。
治 - 制定治疗方案 诊断明确后,根据指南和患者具体情况,制定个体化的治疗、预防和随访计划。
第二部分:临床思维试题与解析
基础篇(心血管系统)
患者信息:
- 姓名: 王先生
- 性别: 男
- 年龄: 65岁
- 主诉: 胸痛、胸闷2小时,加重15分钟。
病史采集: 患者于2小时前在家中搬重物时,突然出现胸骨后压榨性疼痛,范围约手掌大小,并向左肩、后背部放射,伴有大汗、恶心、呕吐胃内容物2次,疼痛持续不缓解,休息后无好转,15分钟前,疼痛加剧,伴濒死感,家人急送至我院急诊,既往有“高血压”病史5年,最高达180/100mmHg,未规律服药,有“吸烟”史30年,每日20支。
体格检查:
- T: 36.8℃, P: 110次/分, R: 22次/分, BP: 165/95mmHg。
- 神志清楚,面色苍白,大汗淋漓,痛苦面容。
- 心界向左下扩大,心率110次/分,律齐,心音低钝,各瓣膜区未闻及病理性杂音。
- 双肺呼吸音清,未闻及干湿性啰音。
- 腹平软,无压痛。
初步辅助检查:
- 心电图: 窦性心动过速,II、III、aVF导联ST段抬高 > 0.2mV,病理性Q波形成。
- 心肌酶谱(急诊): 肌钙蛋白I: 0.05 ng/mL (正常 < 0.04 ng/mL),肌酸激酶同工酶: 25 U/L (正常 < 24 U/L)。
问题:
- 请列出该患者的3个最可能的诊断(按可能性从高到低排序)。
- 为明确诊断,下一步最关键的检查是什么?
- 针对该患者,最紧急的处理措施是什么?
【解析】
诊断分析(鉴别诊断与排序)
- 最可能的诊断(排序):
- 急性下壁心肌梗死: 这是首要且最紧急的诊断。
- 支持证据: 典型的缺血性胸痛(压榨性、向背部放射)、诱因(劳累)、高危因素(老年、男性、高血压、吸烟史),心电图II、III、aVF导联ST段抬高是下壁心肌梗死的典型表现,肌钙蛋白I已轻度升高,虽然尚未达到诊断标准,但处于上升期,结合心电图即可高度怀疑。
- 不稳定型心绞痛: 该患者的症状和心电图改变高度提示急性冠脉综合征,但肌钙蛋白尚未显著升高,不能完全排除,但鉴于ST段抬高,心肌梗死的可能性远大于不稳定型心绞痛。
- 主动脉夹层: 胸痛是主动脉夹层的典型症状,且可表现为“撕裂样”疼痛,向后背放射,但该患者为压榨性疼痛,心电图有ST段抬高,心肌酶有升高趋势,且无两侧肢体血压差、血管杂音等主动脉夹层的典型体征,故可能性低于急性心梗。
- 急性下壁心肌梗死: 这是首要且最紧急的诊断。
关键检查
- 最关键的检查是:立即复查心电图和心肌酶谱,并准备进行急诊冠状动脉造影。
- 理由: 患者目前高度怀疑急性ST段抬高型心肌梗死(STEMI),根据指南,对于STEMI患者,再灌注治疗(急诊PCI或溶栓)是挽救生命的关键,而时间就是心肌,冠状动脉造影是诊断冠心病的“金标准”,并能同时进行经皮冠状动脉介入治疗,是最佳选择,复查心电图和心肌酶谱可以动态观察病情变化,进一步确诊。
紧急处理措施
- 遵循ABCDE原则,立即启动:
- A (Airway - 气道): 保持呼吸道通畅。
- B (Breathing - 呼吸): 给予高流量吸氧。
- C (Circulation - 循环):
- 心电监护、血压、血氧饱和度监测。
- 建立两条静脉通路。
- 药物治疗:
- 阿司匹林: 300mg 嚼服(抗血小板)。
- 氯吡格雷或替格瑞洛: 300mg 或 180mg 负荷剂量(抗血小板)。
- 普通肝素或低分子肝素: 抗凝治疗。
- 硝酸甘油: 舌下含服或静脉泵入(如血压不低)。
- 吗啡: 静脉注射,用于止痛和缓解焦虑。
- 准备再灌注治疗: 联系心内科,启动急诊PCI绿色通道,或评估是否进行溶栓治疗。
进阶篇(消化系统)
患者信息:
- 姓名: 李女士
- 性别: 女
- 年龄: 45岁
- 主诉: 反酸、烧心、上腹胀痛3年,加重1个月。
病史采集: 患者3年来间断出现反酸、烧心,多于餐后出现,弯腰或平卧时加重,服用“奥美拉唑”后症状可缓解,近1个月,症状加重,出现上腹部持续性胀痛,餐后尤甚,伴有食欲减退、恶心,偶有呕吐,呕吐物为胃内容物,无咖啡渣样物,自述近期体重下降约3kg,无呕血、黑便,否认“肝炎、结核”病史,无手术、外伤史。
体格检查:
- T: 37.1℃, P: 85次/分, R: 18次/分, BP: 120/75mmHg。
- 消瘦体型,神志清楚。
- 心肺听诊无异常。
- 腹部: 上腹部轻压痛,无反跳痛,未触及包块,肝脾肋下未及,移动性浊音阴性,肠鸣音正常。
初步辅助检查:
- 血常规: WBC 6.5×10⁹/L, Hb 115 g/L (轻度贫血)。
- 粪便常规+隐血: 黄软便,隐血试验(+)。
- 腹部超声: 肝胆胰脾未见明显异常。
问题:
- 该患者的核心诊断线索是什么?
- 列出3个主要鉴别诊断。
- 为明确诊断,首选的检查方法是什么?为什么?
【解析】
核心诊断线索
- 核心线索: 中年女性,长期反酸、烧心(胃食管反流病典型症状),近期出现体重下降、食欲减退、贫血、粪便隐血阳性。
- 分析: 长期的GERD症状本身不致命,但近期出现“报警症状”(Alarm Symptoms)——体重下降、消化道出血(贫血+隐血+),强烈提示可能存在严重的器质性疾病,最需要警惕的是胃癌。
主要鉴别诊断
- 胃癌: 首要怀疑对象,长期的胃部炎症背景(GERD)是癌变的高危因素,报警症状(体重下降、贫血、消化道出血)是其典型表现。
- 胃溃疡: GERD可并发胃溃疡,也可表现为上腹痛、反酸、烧心,并可能出现出血(隐血阳性、贫血),但胃溃疡引起的体重下降通常不如胃癌显著。
- 功能性消化不良: 也可表现为上腹痛、腹胀、早饱等,但通常无报警症状,且症状与情绪、饮食关系密切,该患者有明确的报警症状,故可能性较低。
首选检查方法及理由
- 首选检查方法:胃镜检查+活检。
- 理由:
- 金标准: 胃镜是诊断上消化道疾病(尤其是胃癌和胃溃疡)的金标准,它能直视观察食管、胃、十二指肠黏膜,发现病变(如溃疡、肿块、糜烂),并可对可疑部位进行活检,进行病理学检查,这是确诊胃癌的唯一方法。
- 明确病因: 超声等影像学检查对胃黏膜病变不敏感,无法发现早期胃癌或溃疡,胃镜不仅能明确诊断,还能评估病变的范围、性质,为后续治疗提供直接依据。
高阶篇(综合与鉴别)
患者信息:
- 姓名: 张先生
- 性别: 男
- 年龄: 28岁
- 主诉: 发热、咳嗽、咳痰伴呼吸困难5天。
病史采集: 患者5天前无明显诱因出现高热,体温最高达39.5℃,伴寒战,咳嗽,咳少量黄色粘痰,逐渐出现呼吸困难,活动后明显,自服“感冒药”(具体不详)无效,发病前1周,曾与一位“感冒”的朋友同住,无吸烟、酗酒史,无宠物接触史,近期无旅游史。
体格检查:
- T: 39.2℃, P: 120次/分, R: 28次/分, BP: 95/60mmHg。
- 急性病容,呼吸急促,口唇轻度发绀。
- 右下肺叩诊呈浊音,语颤增强,可闻及湿性啰音及支气管呼吸音。
- 心律齐,无杂音,腹软,无压痛。
初步辅助检查:
- 血气分析(未吸氧): pH 7.48, PaO₂ 55 mmHg, PaCO₂ 30 mmHg, HCO₃⁻ 23 mmol/L。
- 血常规: WBC 18.0×10⁹/L, N% 90%, L% 8%。
- 胸部X线片: 右下肺见大片状高密度模糊影,以肺野外带、膈肌上为著。
问题:
- 结合临床资料,最可能的诊断是什么?诊断依据是什么?
- 请列出至少3个需要鉴别的疾病。
- 患者目前存在哪种类型的酸碱失衡与缺氧?其病理生理机制是什么?
【解析】
诊断与依据
- 最可能的诊断:社区获得性肺炎(Community-Acquired Pneumonia, CAP),病情严重,已出现I型呼吸衰竭。
- 诊断依据:
- 症状与体征: 典型的感染症状(高热、寒战)+ 呼吸道症状(咳嗽、咳脓痰)+ 肺部实变体征(叩浊、语颤增强、湿啰音、支气管呼吸音)。
- 实验室检查: 血象白细胞及中性粒细胞比例显著升高,提示细菌感染。
- 影像学检查: X线片显示肺叶/段性实变(右下肺大片状高密度影),是肺炎的典型表现。病灶位于肺野外带也支持肺炎诊断。
- 血气分析: PaO₂ < 60 mmHg,伴PaCO₂降低,提示I型呼吸衰竭。
主要鉴别诊断
- 肺结核: 可表现为发热、咳嗽、肺部阴影,但肺结核多为低热、盗汗、乏力,症状更迁延,X线上病变多位于上叶尖后段或下叶背段,可伴有空洞、播散灶,该患者急性起病,高热,中性粒细胞比例高,不支持典型肺结核,但仍需痰找抗酸杆菌或T-SPOT等检查排除。
- 肺栓塞: 也可表现为呼吸困难、胸痛、咯血(三联征),严重时可出现呼吸衰竭,但肺栓塞多有深静脉血栓形成的高危因素(如长期卧床、手术、肿瘤等),其X线片多为楔形影、胸腔积液或肺动脉高压征象,而非肺叶实变,D-二聚体检查和CT肺动脉造影是重要鉴别手段。
- 肺癌: 中央型肺癌可引起阻塞性肺炎,表现为肺段或肺叶的实变影,且抗生素治疗效果不佳,但患者年轻,无吸烟史,急性高热,短期内症状急剧加重,不支持肺癌,若抗感染治疗效果不佳,需考虑此可能并进一步行CT或支气管镜检查。
酸碱失衡与缺氧机制
- 类型: I型呼吸衰竭 + 呼吸性碱中毒。
- 病理生理机制:
- I型呼吸衰竭: 肺部感染导致肺泡-毛细血管膜损伤、肺泡内充满炎性渗出物(实变),使得肺泡通气/血流比例失调(部分有血流的肺泡无法通气)和弥散功能障碍(氧气无法有效通过肺泡-毛细血管膜进入血液),最终结果是动脉血氧分压(PaO₂)显著下降。
- 呼吸性碱中毒: 严重的缺氧刺激了外周化学感受器(主动脉体和颈动脉体),以及可能存在的中枢化学感受器,导致呼吸中枢兴奋,患者出现过度通气(R 28次/分),呼出过多CO₂,导致动脉血二氧化碳分压(PaCO₂)下降,由于CO₂是酸性物质,其减少导致血液pH值升高,形成呼吸性碱中毒,这是一种机体为代偿缺氧、试图提高PaO₂的代偿性反应。