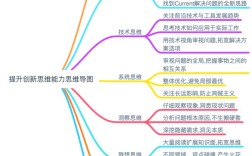
下面我将从核心理念、基本步骤、常见陷阱、实践方法以及未来趋势五个方面,系统地阐述“临床诊断思维与实践”。

核心理念:从“是什么”到“为什么”
临床诊断思维的本质,是从一堆看似杂乱无章的临床信息(症状、体征、检查结果)中,通过逻辑推理,找到最能解释所有现象的“疾病本质”的过程。
它的核心理念可以概括为以下几点:
-
循证医学
- 定义:将最佳的临床研究证据、医生的个人临床经验和患者的价值观与实际情况三者完美结合。
- 实践:不能仅凭“经验主义”或“想当然”,每一次诊断决策,都应基于当前的医学证据(如指南、文献),同时结合自己多年的经验,并充分考虑患者的具体情况(意愿、经济状况、生活背景)。
-
概率性思维
- 定义:医生永远在处理“可能性”而非“确定性”,任何诊断都是一个概率问题。
- 实践:不会轻易说“100%是XX病”,而是说“目前XX病的可能性最大(如80%)”,医生需要不断通过问诊、查体和辅助检查来调整这个概率,直到达到一个可以制定治疗方案的“诊断阈值”。
-
鉴别诊断
- 定义:这是诊断思维的核心,面对一个症状(如“胸痛”),医生必须在脑海中迅速列出所有可能引起该症状的疾病谱,并按可能性大小排序。
- 实践:一个优秀的医生,其“鉴别诊断清单”是动态的、不断缩小的,从“大海捞针”到“精准定位”,这个过程就是诊断的精髓。
-
系统性与整体观
- 定义:将患者视为一个整体,而不是一个器官的集合,疾病是全身性的反应,而不仅仅是局部的病变。
- 实践:在关注“主诉”的同时,不能忽视“非主诉”的细节,一个腹痛的患者,其指甲的杵状状、皮肤黄疸、淋巴结肿大等,都可能提供至关重要的线索。
基本步骤:一个动态的循环过程
临床诊断不是一次性的线性过程,而是一个“信息收集-形成假设-验证假设-再收集信息”的循环。
第一步:信息收集
- 主诉:患者感受最痛苦、最主要的症状,这是诊断的起点。
- 现病史:围绕主诉,详细询问症状的起病方式、部位、性质、程度、持续时间、诱发与缓解因素、伴随症状,这是病史采集的核心。
- 既往史、个人史、家族史、社会史:这些信息能提供重要的背景,帮助判断疾病的可能原因和风险因素。
- 体格检查:用医生的“眼、耳、鼻、手”去发现客观证据,查体必须全面、系统、重点突出,并与病史互为印证。
- 辅助检查:如实验室检查(血、尿、生化)、影像学检查(X光、CT、MRI)、心电图等。辅助检查是工具,而非诊断的终点。
第二步:初步假设与鉴别诊断
- 在收集信息的同时,大脑已经开始进行初步的“模式识别”。
- 基于主诉和关键体征,迅速形成一个或多个“诊断假设”,并按概率排序,形成鉴别诊断清单。
- 例:主诉“突发胸痛”,初步假设可能按概率排序为:1. 急性冠脉综合征;2. 主动脉夹层;3. 肺栓塞;4. 气胸...
第三步:验证与排除
- 针对性问诊和查体:针对最高假设,设计关键问题来验证或排除它,为排除主动脉夹层,会重点询问“胸痛是否呈撕裂样,向后背放射”。
- 选择关键的辅助检查:选择最能“一锤定音”或能高效排除最高假设的检查,怀疑ACS,首选心电图和心肌酶谱;怀疑肺栓塞,首选D-二聚体和CTPA。
第四步:形成诊断与制定治疗方案
- 当证据足够充分,达到“诊断阈值”时,即可做出明确诊断。
- 如果证据不足,无法达到阈值,可能需要:
- 继续观察:病情变化可能提供新线索。
- 经验性治疗:在高度怀疑某些感染性疾病时,可能先进行诊断性治疗,观察疗效。
- 会诊或转诊:寻求上级医生或专科医生的帮助。
- 基于最终诊断,制定个体化的治疗方案。
常见陷阱与如何避免
即使是经验丰富的医生,也可能陷入以下思维误区:
-
锚定效应
- 表现:过早锁定一个诊断,之后只寻找支持该诊断的证据,而忽略或排斥不支持它的信息。
- 避免:时刻保持开放心态,定期问自己:“除了这个诊断,还有没有别的可能?”
-
可得性启发
- 表现:因为最近接诊过某个罕见病的病例,就倾向于将当前所有相似症状都归因于这个病。
- 避免:用流行病学数据和概率思维来约束自己的直觉,不要被“故事”迷惑。
-
确认偏误
- 表现:只问自己想问的问题,只相信自己愿意相信的证据。
- 避免:主动寻找“反面证据”,有意识地设计能推翻自己初步假设的问诊和检查。
-
过早下结论
- 表现:在信息不充分的情况下,急于给出一个“诊断”,导致误诊漏诊。
- 避免:严格遵循诊断步骤,耐心收集信息,宁肯说“目前还不明确”,也不要草率诊断。
-
忽视查体
- 表现:过度依赖辅助检查,认为“片子说了算”,忽视了望、触、叩、听等基本功。
- 避免:牢记“查体是医生的眼睛”,很多重要的体征是机器无法替代的。
如何实践与精进
诊断思维是一种技能,需要刻意练习才能提升。
-
打好基础
- 精通病理生理学:理解疾病的“为什么”,而不是死记硬背“是什么”,症状和体征都是病理生理过程的外在表现。
- 掌握常见病、多发病:它们构成了临床工作的主体,处理好了80%的常见病,就能应对大部分日常挑战。
-
刻意练习
- 高质量病史采集:每次问诊都力求完整、有逻辑,结束后可以复盘,哪些信息可以问得更深入?
- 系统查体训练:每天坚持做系统的查体,形成肌肉记忆。
- 建立自己的鉴别诊断清单:针对每一个常见症状,都建立一个自己的“鉴别诊断数据库”,并不断更新。
-
向他人学习
- 多听上级医生查房:重点听他们如何分析病情、如何调整诊断思路、如何提出关键问题。
- 积极参加病例讨论:学习他人的分析角度,尤其是那些与自己不同的思路。
- 教学相长:给实习生、规培生讲病例,是梳理自己思维最好的方式。
-
反思与复盘
- 对误诊、漏诊病例进行复盘:是哪个环节出了问题?是信息收集不全?还是思维定势?把它记录下来,作为自己的“教训清单”。
- 利用病例报告和文献:关注那些不典型的、罕见的病例,拓宽自己的认知边界。
未来趋势:AI时代的临床诊断
人工智能,特别是大型语言模型和深度学习,正在深刻影响临床诊断。
-
AI的角色:辅助,而非替代
- 信息处理:AI可以快速阅读和分析海量文献、指南,为医生提供最新的循证医学证据。
- 模式识别:在影像学(如CT、病理切片)和心电图的判读上,AI的准确率已达到甚至超过人类专家水平,可以作为“第二读片人”,减少漏诊。
- 预测预警:通过分析电子病历数据,AI可以预测患者发生某种并发症的风险(如脓毒症、急性肾损伤)。
- 决策支持:AI可以辅助生成初步的鉴别诊断清单,并提供相关的检查建议。
-
对医生的新要求
- 人机协作能力:未来医生需要学会如何与AI高效协作,信任AI的提示,但又不能完全依赖,最终的临床决策权仍在医生手中。
- 提升“高阶”思维能力:当AI处理了信息收集和初步模式识别后,医生需要更专注于:
- 共情与沟通:理解患者的恐惧、期望和价值观。
- 伦理与决策:在复杂情况下做出符合伦理和患者最佳利益的艰难抉择。
- 整合与判断:将AI的建议、临床证据和患者个体情况进行整合,做出最终的、充满人文关怀的诊断和治疗决策。
临床诊断思维与实践,是科学与艺术的结合,它始于扎实的医学知识,成于严谨的逻辑推理,精于丰富的临床经验,终于充满人文关怀的决策,在AI时代,这一“内功”的价值不仅不会削弱,反而会更加凸显,它将医生从重复性、信息性的工作中解放出来,去从事真正只有人类才能完成的、更复杂、更温暖的工作。