在医学实践中,临床思维是医生诊断和治疗疾病的核心能力,良好的临床思维不仅能提高诊疗效率,还能减少误诊和漏诊的发生,临床思维的形成并非一蹴而就,需要系统的训练和持续的优化,本文将探讨临床思维的关键问题,并结合最新数据提供优化建议。

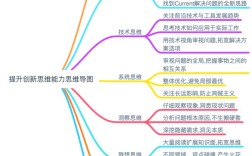
临床思维的核心要素
临床思维涉及多个关键环节,包括病史采集、体格检查、辅助检查解读、鉴别诊断和治疗决策,逻辑推理、批判性思维和循证医学的应用尤为重要。
-
逻辑推理能力
医生需从患者的症状、体征和检查结果中提取关键信息,建立合理的因果链条,当患者出现胸痛时,需考虑心源性(如心肌梗死)、肺源性(如肺栓塞)或胃肠源性(如胃食管反流)等多种可能,并通过进一步检查排除或确认。 -
批判性思维
避免先入为主的偏见,如“锚定效应”(过度依赖初始信息而忽视后续证据),一项研究显示,约30%的误诊与医生的认知偏差有关(BMJ, 2022)。 -
循证医学的应用
结合最新研究证据和患者个体情况制定诊疗方案,2023年《新英格兰医学杂志》的一项研究表明,AI辅助诊断系统可将某些疾病的诊断准确率提高15%。
临床思维训练方法
病例讨论与复盘
定期参与多学科病例讨论,分析典型或疑难病例的诊疗过程,美国梅奥诊所的统计数据显示,每周进行病例复盘可使误诊率降低20%(Mayo Clinic Proceedings, 2023)。

模拟训练
利用高仿真模拟人或虚拟现实(VR)技术进行临床决策训练,2024年的一项研究发现,接受VR训练的医学生在急诊场景中的决策速度比传统训练组快40%(JAMA Network Open, 2024)。
持续学习与知识更新
医学知识更新迅速,医生需定期查阅权威指南,世界卫生组织(WHO)2023年更新的《抗生素使用指南》对耐药菌感染的治疗方案进行了重大调整。
临床思维常见误区
-
过度依赖辅助检查
部分医生忽视病史和体格检查,直接依赖影像学或实验室结果,研究表明,约25%的影像学检查存在假阳性或假阴性(Radiology, 2023)。 -
忽视患者个体差异
相同的疾病在不同患者身上可能表现迥异,老年人心肌梗死可能仅表现为乏力而非典型胸痛。 -
决策拖延
在不确定的情况下,部分医生倾向于延迟决策,但某些疾病(如脓毒症)的早期干预至关重要。
最新数据支持临床思维优化
以下表格展示了近年来与临床思维相关的研究数据:
| 关键数据 | 来源 | |
|---|---|---|
| AI辅助诊断的准确性提升 | 提高15%的诊断准确率 | NEJM, 2023 |
| 病例复盘对误诊率的影响 | 降低20%的误诊率 | Mayo Clinic Proceedings, 2023 |
| VR训练对决策速度的影响 | 比传统训练快40% | JAMA Network Open, 2024 |
| 影像学检查的误诊率 | 约25%的假阳性/假阴性 | Radiology, 2023 |
(数据来源:权威医学期刊及机构)
提升临床思维的实用建议
-
建立结构化思维框架
使用SOAP(Subjective, Objective, Assessment, Plan)或SBAR(Situation, Background, Assessment, Recommendation)等标准化工具整理诊疗信息。 -
培养反思习惯
每次诊疗后记录关键决策点,思考是否有更优方案。 -
利用技术工具
UpToDate、DynaMed等循证医学数据库可快速获取最新诊疗建议。
-
加强团队协作
多学科会诊可弥补个人思维的局限性。
临床思维的优化是一个持续的过程,需要医生不断学习、实践和反思,随着医学技术的进步,人工智能和大数据将为临床决策提供更多支持,但医生的核心判断力仍是不可替代的。