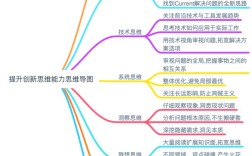
临床思维课件:从“是什么”到“怎么办”的桥梁
幻灯片 1:封面页
临床思维:从“是什么”到“怎么办”的桥梁 一份系统化的诊断与决策指南

演讲者: [您的姓名/部门]
日期: [日期]
幻灯片 2:目录/大纲
- 什么是临床思维?为什么它至关重要?
- 核心基础: 临床思维的两大支柱
- 循证医学
- 患者为中心的沟通
- 思维过程: 一个完整的临床思维模型
- 第一步:信息收集(病史与查体)
- 第二步:信息处理与分析(诊断推理)
- 第三步:形成初步诊断与鉴别诊断
- 第四步:制定诊疗计划与决策
- 第五步:评估与反馈
- 常用工具: 助你理清思路的实用工具
- 病例分析模板
- 鉴别诊断清单
- 决策树
- 常见误区与挑战: 我们如何“误入歧途”?
- 总结与展望: 持续精进,终身学习
幻灯片 3:第一部分 - 引言:什么是临床思维?
** 临床思维:医生的核心“操作系统”
- 定义: 临床思维是医生在临床实践中,运用已有的医学知识、临床经验和逻辑推理方法,对患者的问题进行综合分析、诊断、治疗和预后判断的动态认知过程。
- 它不是什么?
- 不是简单的“对号入座”。
- 不是机械地背诵教科书。
- 不是一次性的线性思考,而是一个循环、迭代的过程。
- 为什么至关重要?
- 提高诊断准确性: 减少漏诊、误诊。
- 优化医疗决策: 选择最合理、最经济的诊疗方案。
- 改善医患沟通: 建立信任,共同决策。
- 应对复杂与不确定性: 医学充满未知,思维是应对未知的有力武器。
(配图:一张医生在办公室里看着病历和检验单,若有所思的照片)
幻灯片 4:第二部分 - 核心基础(一):循证医学
** 临床思维的基石:循证医学
- 定义: 慎重、准确、明智地应用当前所能获得的最佳研究证据,结合临床医生的个人专业技能和多年临床经验,同时考虑患者的价值和愿望,将三者完美结合,制定出患者的治疗措施。
- EBM 的核心要素:
- 最佳研究证据: 来自高质量的临床研究(如 RCT、系统评价/Meta分析)。
- 临床医生的专业技能: 诊断、治疗、风险评估的能力。
- 患者的价值观与意愿: 患者的文化背景、经济状况、对治疗的期望。
- 临床思维中如何应用EBM?
- 提出临床问题(如:一位50岁男性,突发胸痛,最可能的诊断是什么?)。
- 高效检索文献(使用UpToDate, PubMed等数据库)。
- 批判性评价文献的真实性、重要性和适用性。
- 将证据与患者具体情况结合,做出决策。
(配图:一个天平,一端是“研究证据”,一端是“患者价值”,医生的经验在中间作为支点)
幻灯片 5:第二部分 - 核心基础(二):患者为中心的沟通
** 临床思维的灵魂:患者为中心的沟通
- 定义: 将患者视为一个完整的“人”,而不仅仅是“疾病的载体”,尊重患者的自主权、价值观和偏好,建立平等的合作伙伴关系。
- 沟通是思维的入口和出口:
- 入口: 只有通过有效的沟通,才能获取全面、准确、真实的病史,这是临床思维的原材料。
- 出口: 只有通过有效的沟通,才能向患者解释你的诊断和治疗方案,获得其理解和配合,确保诊疗计划得以顺利执行。
- 核心技巧:
- 积极倾听: 不打断,共情,识别言语和非言语信息。
- 开放式提问: “您能具体和我说说当时的情况吗?”(获取更多信息)。
- 封闭式提问: “疼痛是持续的还是间歇性的?”(确认信息)。
- 语言通俗化: 避免使用专业术语,用患者能懂的语言解释。
- 共情与确认: “我理解这一定让您很担心。”
(配图:医生和患者坐在一起,面带微笑,进行平等交流的场景)
幻灯片 6:第三部分 - 思维过程(一):信息收集
** 步骤一:全面、准确的信息收集
- “没有调查,就没有发言权” —— 信息是临床思维的起点,其质量直接决定了思维的高度。
- 病史采集 - 80%的诊断信息来源
- 方法: 使用 OPQRST 框架(Onset, Provocation/Palliation, Quality, Radiation, Severity, Time)。
- 主诉、现病史、既往史、个人史、家族史、过敏史、社会心理史。
- 要点: 追问细节,寻找模式,关注“红旗征象”(Red Flags)。
- 体格检查
- 方法: 系统性、全面性、针对性。
- 要点: 边查边想,发现阳性体征和阴性体征同样重要,阴性体征可以帮助缩小鉴别诊断范围。
- 辅助检查
- 原则: 目的明确,从无创到有创,从简单到复杂。
- 关键: 知道每个检查的适应症、敏感度、特异度,并能正确解读结果(包括假阳性和假阴性)。
(配图:OPQRST框架的图示,以及医生正在进行听诊的图片)
幻灯片 7:第三部分 - 思维过程(二):信息处理与分析
** 步骤二:信息处理与分析 - 诊断推理
-
如何从一堆信息中提炼出线索? 这就是诊断推理的核心。
-
两种主要的推理模式:
-
演绎推理(分析法)
- 过程: 从一个普遍的理论或假设出发,推导出具体的结论。
- 临床应用: “患者有胸痛、呼吸困难、心电图ST段抬高 → 假设是急性心肌梗死 → 需要紧急处理”。
- 优点: 目标明确,效率高,适合急危重症。
- 缺点: 容易受初始假设影响,导致“锚定效应”(Anchoring Bias)。
-
归纳推理(综合法)
- 过程: 从一系列具体的临床表现和体征出发,归纳出可能的诊断。
- 临床应用: “患者有关节痛、皮疹、发热 → 可能是系统性红斑狼疮、类风湿关节炎、感染 → 需要做哪些检查来鉴别?”
- 优点: 思路开阔,不易遗漏诊断,适合疑难杂症和不典型病例。
- 缺点: 耗时较长,可能产生大量备选诊断。
-
-
临床实践中,两种模式交替使用,相辅相成。
(配-图:一个漏斗,从上到下变窄,代表演绎推理;一个由许多点汇聚成中心,代表归纳推理)
幻灯片 8:第三部分 - 思维过程(三):形成诊断
** 步骤三:形成初步诊断与鉴别诊断
- 初步诊断(Working Diagnosis):
- 基于现有信息,最有可能的那个诊断。
- 它是一个“工作假设”,需要被后续的检查和观察证实或推翻。
- 鉴别诊断:
- 定义: 列出所有可能解释患者临床表现的其他疾病。
- 重要性: 这是临床思维中最具挑战性也最关键的一步,一个优秀的鉴别诊断清单能防止医生“只见树木,不见森林”。
- 如何构建?
- 从常见病、多发病开始: “如无特殊,考虑常见病”。
- 考虑“一元论”解释: 尽量用一个疾病解释所有临床表现。
- 不要忽略“可治的、危险的”疾病: 即使概率低,也要优先考虑。
- 按系统或病因分类: 如感染性、肿瘤性、自身免疫性等。
(配图:一个思维导图,中心是“胸痛”,分支列出心源性、肺源性、消化系统、肌肉骨骼等多种原因)
幻灯片 9:第三部分 - 思维过程(四):制定诊疗计划
** 步骤四:制定诊疗计划与决策
- 诊断明确后,进入治疗决策阶段。
- 决策框架(考虑以下因素):
- 疾病本身: 严重程度、自然病程、预后。
- 患者个体情况: 年龄、合并症、肝肾功能、生活质量期望。
- 治疗方案: 疗效、安全性、费用、便利性、患者依从性。
- 决策模型:
- 分享决策: 医生提供专业建议和选项,患者参与最终决定,这是现代医学的黄金标准。
- paternalistic model (家长式决策): 医生直接替患者做决定(现已较少用)。
- informed model (知情决策): 医生告知信息,患者自己决定。
- 计划应包括:
- 进一步检查: 确诊或排除诊断。
- 治疗方案: 药物、手术、物理治疗等。
- 患者教育: 疾病知识、用药指导、生活方式调整。
- 随访计划: 何时复诊,观察什么指标。
(配图:医生和患者一起看着电脑屏幕或病历,共同讨论的图片)
幻灯片 10:第三部分 - 思维过程(五):评估与反馈
** 步骤五:评估与反馈 - 思维的闭环
- 临床思维不是一次性的,而是一个持续循环的动态过程。
- 如何评估?
- 疗效评估: 患者的症状、体征是否改善?实验室指标是否好转?
- 诊断验证: 最终的诊断是什么?是初步诊断被证实了,还是被推翻了?
- 反馈与反思:
- 成功案例: 为什么我的判断是对的?哪些关键线索起到了决定性作用?
- 失败/偏差案例: 为什么我误诊了?是信息收集不全?还是推理过程出现了偏差(如锚定效应)?
- “病例讨论”和“死亡/并发症讨论” 是最好的学习和反思机会。
- 持续改进: 通过评估和反思,不断修正自己的知识库和思维模式,实现个人成长。
(配图:一个循环箭头图,展示“评估”如何连接回“信息收集”,形成闭环)
幻灯片 11:第四部分 - 常用工具
** 助你理清思路的实用工具
-
SOAP 病例记录法
- S (Subjective): 主观资料(患者主诉、病史)。
- O (Objective): 客观资料(查体、辅检)。
- A (Assessment): 评估与鉴别诊断。
- P (Plan): 诊疗计划。
- 这是规范、清晰地记录思维过程的标准模板。
-
鉴别诊断清单
- 格式: 按系统或病因分类,列出所有可能诊断。
- 作用: 保证思维的广度,防止遗漏。
-
决策树
- 格式: 用“是/否”分支来展示决策流程。
- 作用: 适用于流程化、标准化的决策,如胸痛中心流程。
-
临床预测规则
- 格式: 一组基于证据的变量,用于计算患某种疾病的概率。
- 作用: 将概率思维量化,提高诊断的客观性(如 Wells 评分用于肺栓塞)。
(配图:一个简单的SOAP笔记模板示例和决策树图示)
幻灯片 12:第五部分 - 常见误区与挑战
** 我们如何“误入歧途”?—— 认识认知偏误
- 临床思维最大的敌人不是知识不足,而是思维定式和认知偏误。
- 常见偏误:
- 锚定效应: 过早地锁定一个诊断,不再考虑其他可能性。
- 可得性启发: 倾向于根据最近或印象深刻的病例来做判断(如刚看过一个流感病例,就把所有发热患者都当流感)。
- 确认偏误: 只寻找支持自己已有假设的证据,而忽略相反的证据。
- 代表性启发: 过度关注疾病的典型表现,而忽略了不典型病例。
- 光环效应: 因患者的外貌、职业或第一印象而影响判断。
- 如何克服?
- 保持警惕: 认识到偏误的存在。
- 刻意练习: 强迫自己列出鉴别诊断,尤其是与自己最初假设相悖的选项。
- 寻求第二意见: 与同事讨论,是打破思维定式的有效方法。
(配图:一个大脑被各种“偏见”标签缠绕的示意图)
幻灯片 13:第六部分 - 总结与展望
** 总结与展望:成为一名优秀的临床思考者
-
核心要点回顾:
- 临床思维是连接理论与实践的桥梁,是医生的核心竞争力。
- 它建立在 循证医学 和 患者为中心 两大支柱之上。
- 它是一个 动态、循环、迭代 的过程,包含“收集-分析-诊断-决策-评估”五个步骤。
- 使用工具(如SOAP、鉴别诊断清单)可以规范和辅助我们的思维。
- 我们必须时刻警惕 认知偏误,保持开放和批判性思维。
-
展望:
- 人工智能的崛起: AI 在辅助诊断、文献检索方面将发挥巨大作用,但它永远无法替代医生的人文关怀、伦理判断和综合决策能力。
- 未来的医生: 不仅是知识的拥有者,更是智慧的思考者、沟通者和终身学习者。
(配图:一张充满希望的图片,如日出,或医生站在知识海洋与患者之间的桥梁上)
幻灯片 14:Q&A
提问与交流 感谢聆听! 欢迎提问与讨论。
联系方式: [您的邮箱/联系方式]
演讲者备注/讲义补充
- 在讲解“信息收集”时,可以举一个生动的例子: “比如一位主诉‘腹痛’的患者,如果你不追问‘具体哪里痛、怎么个痛法、什么情况下加重或缓解’,你的诊断思路可能会从一开始就跑偏。”
- 在讲解“认知偏误”时,可以分享一个自己或听过的真实案例: “我曾经遇到一个病人,因为有点咳嗽和低烧,第一反应就是普通感冒,结果忽略了其轻微的呼吸困难,后来证实是肺栓塞,这就是典型的‘锚定效应’和‘确认偏误’。”
- 强调沟通的重要性: “很多时候,患者没说出来的‘担心’或‘生活变故’,才是解开病情谜团的关键钥匙,学会倾听,有时候比任何检查都重要。”
- 鼓励互动: 在讲解过程中,可以随时向听众提问,或者让听众分享一个他们遇到的临床难题,然后引导大家一起用今天学到的思维模型来分析。